尿潜血や尿タンパクを認めたら
 健康診断や定期的な検査で尿潜血や尿タンパクを指摘される場合があると思います。これらの所見は、自覚症状がなくても腎臓や泌尿器(尿管・膀胱・尿道など)に何らかの問題が潜んでいる可能性があります。自覚症状がないからと医療機関に受診しない/精査しないでいると、重篤な疾患を見逃し治療が遅れる可能性があります。
健康診断や定期的な検査で尿潜血や尿タンパクを指摘される場合があると思います。これらの所見は、自覚症状がなくても腎臓や泌尿器(尿管・膀胱・尿道など)に何らかの問題が潜んでいる可能性があります。自覚症状がないからと医療機関に受診しない/精査しないでいると、重篤な疾患を見逃し治療が遅れる可能性があります。
なぜ尿潜血やタンパク尿が生じるのか
尿潜血は、尿に血が混じっている状態で赤血球を認めていることを意味します。これは、腎臓あるいは泌尿器のどこかで赤血球が漏れていることになります。一方、タンパク尿は、本来尿中に出ないタンパク質が尿中に存在することを示します。これらの異常は、腎糸球体という血液をろ過する部位や、泌尿器のどこかの部位の損傷、炎症、あるいは腫瘍性病変などによって引き起こされます。
尿潜血や尿タンパクを認める腎臓の病気
尿潜血や尿タンパクを呈する代表的な腎臓疾患には、以下のようなものがあります。
糸球体腎炎
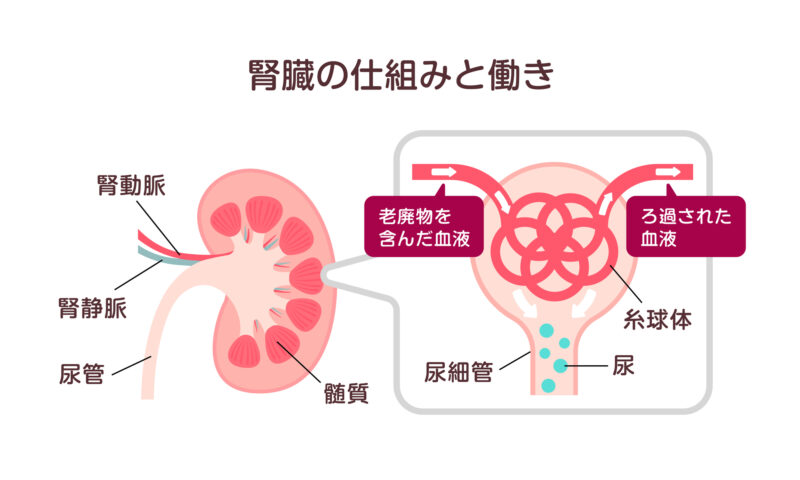 腎臓の中の細い血管が塊状になった糸球体から老廃物を排泄しています(糸球体はフィルターの役割をしています)。この糸球体に炎症が生じると、タンパク尿や血尿が出現します。糸球体腎炎の中にも様々は種類の疾患があります。
腎臓の中の細い血管が塊状になった糸球体から老廃物を排泄しています(糸球体はフィルターの役割をしています)。この糸球体に炎症が生じると、タンパク尿や血尿が出現します。糸球体腎炎の中にも様々は種類の疾患があります。
IgA腎症
IgA腎症は、最も頻度の高い糸球体腎炎です。この疾患は、血尿やタンパク尿などの症状を呈し、適切な治療を受けない場合、約40%の患者さんが腎機能の低下を来たし、最終的に透析療法が必要になるという予後不良の経過をたどります。そのため、日本では「指定難病」の一つに指定されています。IgA腎症の診断には腎生検が必須です。この検査では、糸球体にIgA(免疫グロブリンA)の沈着を確認することが重要です。IgA腎症の治療には、ステロイドを含む免疫抑制薬が用いられています。日本では、扁桃摘出術(異常IgAの産生を抑える)とステロイドパルス(ステロイドの点滴と内服を行い、糸球体の炎症を抑える)療法を組み合わせた治療を行っています。
急性糸球体腎炎
急性糸球体腎炎はウイルスや細菌感染後に発症する一過性の腎炎です(感染後腎炎)。最も頻度が高いのは、溶連菌感染後の急性糸球体腎炎です。この疾患は溶連菌感染症による扁桃炎後の2週間程度で発症します。代表的な原因菌はA群β溶連菌で小児~若年者に多くみられます。症状としては、顔や足の浮腫(むくみ)、肉眼的血尿(尿が褐色・コーラ色になります)、タンパク尿、全身の倦怠感、高血圧などが主な症状です。症状、血液検査や尿検査で診断しますが、他の腎炎との鑑別のために腎生検を施行することもあります。溶連菌感染後腎炎は自然に改善する予後良好な疾患ですが、重症化することがあり、尿量減少、浮腫、高血圧に対して入院治療が必要になることや腎機能障害が残ることもあります(慢性糸球体腎炎に移行します)。
急性進行性糸球体腎炎
急速進行性腎炎は、数週間から数ヶ月の間に急速に腎機能が低下する腎炎の一種です。症状は、全身倦怠感や持続的な発熱、体重減少などが多く、他の疾患と鑑別が難しいです。尿検査で血尿やタンパク尿が認められ、血液検査ではクレアチニン値の急激な上昇やCRPの上昇がみられます。確定診断には、腎生検が必要です。典型的な病理所見としては、糸球体の毛細血管の破綻、半月体と呼ばれる細胞の増殖、および組織の壊死が挙げられます。これらの所見から、病理学的には壊死性半月体形成性腎炎と診断されます。急速進行性腎炎の原因は、腎臓に限局した疾患から全身性の疾患まで多岐にわたります。急速進行性腎炎は、原因となる疾患に関わらず、適切な治療を行わなければ、急速に腎不全が進行し、透析療法が必要になります。したがって、上記のような症状がある場合は、速やかに医療機関を受診することが重要です。診断がつき次第、ステロイド薬を中心とした免疫抑制療法を早期に開始することが、腎機能の保護および予後の改善に不可欠です。
ネフローゼ症候群
ネフローゼ症候群は、尿中に大量のタンパク質(3.5g/日以上)が漏出する状態で、低タンパク血症(あるいは低アルブミン血症)の所見を認めていることです。また、浮腫(主に両足)、脂質異常症を認めます。原因は一次性(主に腎臓の糸球体に限局した病変)と二次性(全身性疾患や他の要因)に分かれます。診断には、腎生検を行い腎組織の病変を観察します。
一次性ネフローゼ症候群
微小変化型ネフローゼ症候群(MCNS)
主に若年者に発症し、大量のタンパク尿、低アルブミン血症、および全身性の浮腫が急激に出現することが特徴です。しかし、ステロイドに対する反応が良好であります。また、花粉症、喘息、アトピー性皮膚炎などのアレルギー疾患を有する患者さんに多く見られる傾向があります。
巣状分節性糸球体硬化症(FSGS)
臨床経過や症状が微小変化型ネフローゼ症候群と類似していますが、ステロイドに対する反応性が乏しく、腎機能の進行性の悪化を来たす場合があります。FSGSは特発性以外に肥満に関連した肥満関連腎症や逆流性腎症などでも引き起こされます。
膜性腎症
糸球体は、血液中の老廃物や余分な水分を濾過するフィルターの役割を有しています。膜性腎症は、この糸球体の成分に対する自己抗体の産生により、フィルターの役割が損なわれます。膜性腎症はPLA2R抗体やTHSD7A抗体などの自己抗体が直接的な原因で発症します。膜性腎症患者の約70%がネフローゼ症候群と呼ばれる病態を呈します。成人のネフローゼ症候群の中で、膜性腎症は最も頻度が高く、特に40歳以上の年齢層に多く見られます。膜性腎症の自然経過は比較的緩徐ですが、長期的には腎機能の低下が問題となります。治療は、ステロイド薬や免疫抑制薬が病態に応じて使用されますが、中には自然によくなること(自然寛解)があります。持続してタンパク尿がある場合は、慢性腎臓病に移行するため、専門医での治療が大切です。
膜性増殖性糸球体腎炎(MPGN)
光学顕微鏡による観察では、糸球体基底膜の肥厚とメサンギウム細胞の増殖により、糸球体が葉状に分葉化する所見が認められます。小児から若年者に多く見られるMPGNは、主に補体系の異常によって引き起こされます。特に、補体制御因子の異常により生じるMPGNは、C3腎症として知られています。一方、成人に発症するMPGNの半数以上は、C型肝炎ウイルス感染などに続発する二次性のものです。また、リンパ腫や膠原病などの全身性疾患に伴って発症することもあります。治療は原疾患の治療になりますが、原因が特定できない場合は、ステロイドや免疫抑制薬を使用します。ステロイド抵抗性のことが多く、予後は比較的悪い疾患です。
2次性ネフローゼ症候群
糖尿病性腎症
糖尿病の合併症の一つです。タンパク尿が増加してくると、ネフローゼ症候群になり、治療に難渋することが多いです。
ループス腎炎
全身性エリテマトーデス(SLE)に伴う腎障害で様々がパターンを引き起こします。その1つにネフローゼ症候群を認めます。腎生検で病型を診断し、適切な治療を行うことが大切です。
アミロイドーシス
アミロイドタンパクの糸球体への沈着により発症します(アミロイド腎症)。原発性(ALアミロイドーシス)と続発性(関節リウマチなど)があります。アミロイド腎症の場合は、ネフローゼ症候群だけでなく、腎機能も低下し、透析が必要になります。治療は、ALアミロイドーシスの場合には骨髄細胞を標的とした分子標的薬/抗がん剤治療または幹細胞移植との併用療法などを行います。二次性アミロイドーシスでは原疾患の治療となります。
薬剤性
金製剤、ペニシラミン、NSAIDsなどの薬剤により誘発されます。
感染症
HIV(FSGS)、HBV(膜性腎症)、HCV(膜性腎症、膜性増殖性糸球体腎炎)、などの感染症に関連して発症します。
悪性腫瘍
膜性腎症を認めることが多いです。稀に膜性増殖性糸球体腎炎や微小変化型ネフローゼ症候群を認めます。
尿潜血や尿タンパクを認める泌尿器科疾患
尿潜血や尿タンパクを呈する代表的な泌尿器科疾患には、以下のようなものがあります。
腎盂腎炎
細菌(主に大腸菌)感染が尿路から逆行性に腎臓に到達し、炎症を引き起こします。発熱、腰背部痛、頻尿、残尿感などの症状を呈します。抗菌薬による治療が必要です。
膀胱炎
大腸菌などの細菌による感染症です。頻尿、排尿時の痛み、残尿感などの症状がみられます。女性に多く、抗菌薬による治療が有効です。
尿管結石
尿中で形成された結石(主にシュウ酸カルシウム結石や尿酸結石)で、背部痛(腹痛の場合もあります)や血尿を引き起こします。小さな結石は自然排石されることもありますが、大きな結石や頻回に再発する場合は、体外衝撃波結石破砕術や内視鏡手術が適応となります。また、結石により尿管が詰まっている場合は尿管ステントを一時的に留置する必要があります。そのため、尿管結石が疑わしい場合は泌尿器科を受診してください。
腎臓や膀胱の悪性腫瘍
血尿を認めることが多く、早期発見が重要です。そのため、血尿を認めた場合は尿細胞診という検査を行います(尿細胞診は当院で対応可能です)。
尿潜血のみを認めた場合
尿潜血のみを認めた場合、特に高齢者や喫煙者では、膀胱癌などの悪性腫瘍の可能性を考慮する必要があります。このような場合、発見が遅れると重篤なってしまうため、早期に泌尿器科受診し精査を受けることが大切です。
尿タンパクのみを認めた場合
尿タンパクのみを認めた場合、必ずしも病的な状態を示すとは限りません。健康な人でも、激しい運動後に一過性の尿タンパクが出現することがあります。また、起立性タンパク尿と呼ばれる、立位で尿タンパクが増加する生理的な現象もあります。ただし、持続的な尿タンパクが認められる場合は、高血圧による腎硬化症や糖尿病による糖尿病性腎症などの可能性があります。その場合、治療を行わないと透析療法が必要となる可能性ありますので、定期的な検査を受けて早期での治療介入が大切になります。
以上のように、尿潜血や尿タンパクを認めた場合、腎臓疾患や泌尿器科疾患など様々な可能性があります。早期発見と適切な治療が、予後の改善につながります。定期的な健康診断や検査を受けることが重要です。






